Niebla cerebral tras pasar la COVID-19
- El SARS-CoV-2 tiene un impacto más profundo del que inicialmente se pensaba sobre el cerebro de los pacientes
- La mayoría de los pacientes con COVID-19 muestran síntomas neurológicos como pérdida del olfato o déficit de memoria
Puede que conozca a alguien que, tras pasar la COVID-19, tiende a olvidarse de ciertas cosas, sufre dolores de cabeza o todavía no ha recuperado por completo el sentido del olfato. Estos síntomas se incluyen dentro del fenómeno de niebla mental en el que se ha sumido una parte de la población como consecuencia de la pandemia. Si perdura en el tiempo, sus efectos pueden acabar siendo perjudiciales.

“Niebla mental”, una secuela de la COVID-19 que “aterra” a quienes la padecen: “No puedo leer ni escribir como antes”
El sistema nervioso se resiente
A pesar de que la infección por el coronavirus SARS-CoV-2 afecta principalmente al sistema respiratorio, la mayoría de los pacientes que sufren COVID-19 muestran síntomas neurológicos como pérdida del olfato, dolor de cabeza, trastornos del sueño y déficit de memoria.
Por otro lado, varios estudios indican que los pacientes con trastornos neurodegenerativos como la enfermedad de Alzheimer son más propensos a sufrir la enfermedad de forma más severa.
En conjunto, estos signos son un claro indicador de que el virus también afecta al sistema nervioso. Por eso cada vez es más importante estudiar cuáles pueden ser los efectos a largo plazo y las secuelas de esta enfermedad en el cerebro.

Vivir con COVID persistente: “Se me olvidaba para qué servía una taza de café”
Caballo de Troya y autopistas neuronales
¿Pero cómo llega el SARS-CoV-2 al cerebro? Alcanzar este órgano directamente no es sencillo porque está rodeado por una verdadera muralla de vasos sanguíneos conocida como barrera hematoencefálica. A pesar de ello, el SARS-CoV-2 es capaz de burlar esta protección por diferentes mecanismos.
Para empezar, puede mandar señales que hacen que se modifique la barrera hematoencefálica. Además, es capaz de introducirse en nuestras propias células y usarlas como vehículo para colarse en el cerebro. La estrategia es un auténtico caballo de Troya, ya que el patógeno se disfraza de algo reconocible por nuestro cuerpo para poder cruzar barreras que, de otra manera, serían infranqueables.
Finalmente, el SARS-CoV-2 también puede viajar a través de las neuronas, que se encuentran distribuidas por todo nuestro cuerpo formando una red de nervios. El virus es capaz de alcanzar una de las prolongaciones neuronales y desplazarse a través de ellas como si fuesen una autovía que desemboca en el cerebro. Precisamente en la nariz, lugar de entrada e infección del virus, se encuentra el nervio olfatorio, que podría ser un camino de entrada directo al cerebro.
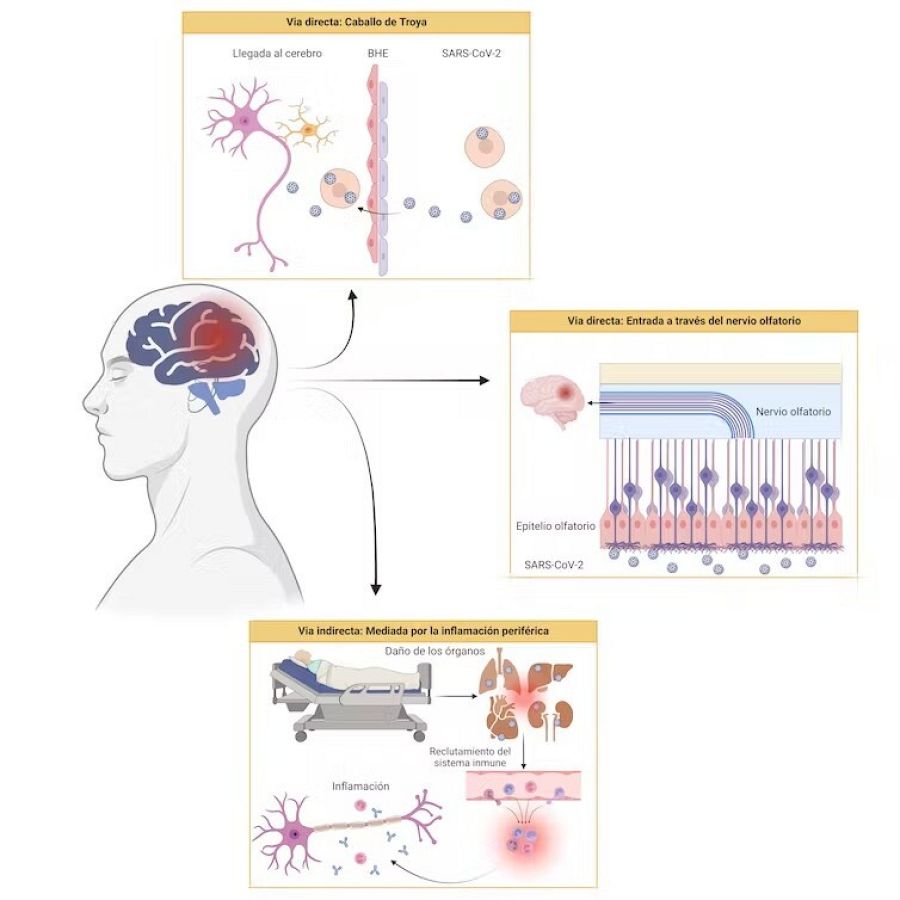
El virus de la COVID-19 también puede afectar al cerebro de manera indirecta. Es lo que ocurre cuando nuestro sistema inmune reacciona frente a la presencia de microorganismos extraños liberando moléculas llamadas citoquinas. Estas moléculas actúan como una señal de llamada e inducen una reacción inflamatoria en el tejido donde se encuentran.
Esta respuesta, en principio, es beneficiosa, porque consigue atraer las diferentes células del ejercito que luchará frente a la infección. Sin embargo, si perdura en el tiempo se crea un estado de inflamación crónica que puede ser muy peligroso y comprometer las funciones de distintos órganos, entre ellos el cerebro.
“En el caso del SARS-CoV-2, su capacidad para inducir un estado inflamatorio generalizado en nuestro cuerpo puede facilitar la progresión de enfermedades neurodegenerativas.“
Precisamente en individuos con enfermedades asociadas al envejecimiento es prevalente este estado de inflamación crónica. En concreto, se sabe que los enfermos de alzhéimer sufren neuroinflamación. Eso quiere decir que el sistema inmune de su cerebro se encuentra activo de forma continua y prolongada en el tiempo, haciendo que se dañen las estructuras y se produzca mayor muerte neuronal y neurodegeneración.
¿La COVID-19 puede provocar alzhéimer?
Ahora bien, entonces ¿cuál es el nexo de unión entre los procesos neurodegenerativos y la COVID-19? La relación entre las infecciones víricas y la neurodegeneración se conoce desde hace tiempo, y como puede deducirse, el punto en el que convergen ambas patologías es la inflamación.
En el caso del SARS-CoV-2, su capacidad para inducir un estado inflamatorio generalizado en nuestro cuerpo puede facilitar la progresión de enfermedades neurodegenerativas. Además, la tormenta de citoquinas que se genera como mecanismo de defensa exacerbado es capaz de desregular parámetros fisiológicos. Por ejemplo, el número de moléculas oxidantes aumenta en las neuronas debido a un desequilibrio de los niveles de hierro que hace que el daño se agrave. Esto deriva en más muerte neuronal y mayor neurodegeneración.
A favor de esta teoría, algunos estudios prueban que pacientes con COVID-19 presentan pérdidas neuronales en las mismas regiones del cerebro donde se producen daños en la enfermedad de Alzheimer. Además, los biomarcadores de neurodegeneración están aumentados en muchos pacientes hospitalizados por COVID-19.
Está claro que el SARS-CoV-2 tiene un impacto más profundo del que inicialmente se pensaba sobre el cerebro de los pacientes. Un mayor entendimiento de la interacción de este virus con el sistema nervioso central podría prevenir el desarrollo de enfermedades neurodegenerativas como el alzhéimer, también de índole mundial y, de momento, sin cura.
Juana Andreo López, Investigadora FPI. Investigadora del Centro de Investigación Biomédica en Red en Enfermedades Neurodegenerativas (CIBERNED) y del Instituto de Investigación Biomédica de Málaga (IBIMA), Universidad de Málaga; David Baglietto Vargas, Investigador Distinguido Senior Beatriz Galindo. Investigador del Centro de Investigación Biomédica en Red en Enfermedades Neurodegenerativas (CIBERNED) y del Instituto de Investigación Biomédica de Málaga (IBIMA), Universidad de Málaga y Miriam Bettinetti Luque, Investigadora predoctoral del Centro de Investigación Biomédica en Red en Enfermedades Neurodegenerativas (CIBERNED) y del Instituto de Investigación Biomédica de Málaga (IBIMA), Universidad de Málaga. Este artículo fue publicado originalmente en The Conversation.

Televisión Local de Leganés, disfruta de la actualidad y los eventos de Leganés en el canal 40 de TDT



